Il registringimento delle forme d’onda sugli elettrocardiogrammi prevedono la morte dei pazienti ospedalizzati con COVID-19
Secondo un nuovo studio del Monte Sinai, cambiamenti specifici e dinamici sugli elettrocardiogrammi (ECG) dei pazienti ospedalizzati con COVID-19 o influenza possono aiutare a prevedere un lasso di tempo per il peggioramento della salute e della morte. Il lavoro, pubblicato nel numero online del 24 settembre dell’American Journal of Cardiology , mostra che il restringimento delle forme d’onda su questi test possono essere utilizzate per aiutare a identificare meglio i pazienti ad alto rischio e fornire loro un monitoraggio e trattamenti più aggressivi.
“Il nostro studio mostra che le forme d’onda ridotte sugli ECG nel corso della malattia da COVID-19 possono essere uno strumento importante per gli operatori sanitari che si prendono cura di questi pazienti, consentendo loro di rilevare rapidi cambiamenti clinici durante la loro permanenza in ospedale e di intervenire più rapidamente. Con COVID-19 casi e ricoveri che continuano a salire di nuovo, gli ECG possono essere utili da utilizzare per gli ospedali quando si prendono cura di questi pazienti prima che le loro condizioni peggiorino drasticamente”, afferma l’autore senior Joshua Lampert, MD, collega di Elettrofisiologia cardiaca al Mount Sinai Hospital. “Questo è particolarmente utile negli ospedali sovraffollati, poiché non si devve aspettare per il ritorno delle analisi del sangue e questo test può essere eseguito dalla maggior parte dei sanitari e del personale addetto alle cure. Inoltre, l’ECG può essere eseguito durante contemporaneamente all’assistenza di altri pazienti , eliminando la potenziale esposizione di un altro operatore sanitario al COVID-19″.
Un ECG è un test non invasivo che registra l’attività elettrica del cuore. È ampiamente utilizzato per la diagnosi di malattie cardiovascolari e aritmie o ritmo cardiaco anormale. Piccoli cerotti chiamati elettrodi vengono posizionati su braccia, gambe e petto e collegati tramite fili a una macchina che trasforma i segnali elettrici del cuore in linee ondulate.
I ricercatori hanno effettuato un’analisi retrospettiva degli ECG su 140 pazienti ricoverati con COVID-19 attraverso il Mount Sinai Health System a New York City tra il 7 marzo e il 12 aprile 2020 e li hanno confrontati con 281 ECG di pazienti con influenza A o influenza B confermata in laboratorio, ricoverati al Mount Sinai Hospital tra il 2 gennaio 2017 e il 5 gennaio 2020.
I ricercatori hanno esaminato tre punti temporali dell’ECG per ciascun paziente: una scansione di base eseguita entro un anno prima del ricovero in ospedale per COVID-19 o influenza (e disponibile nei registri del Monte Sinai), una scansione eseguita al momento del ricovero ospedaliero e gli ECG di follow-up eseguiti durante il ricovero.
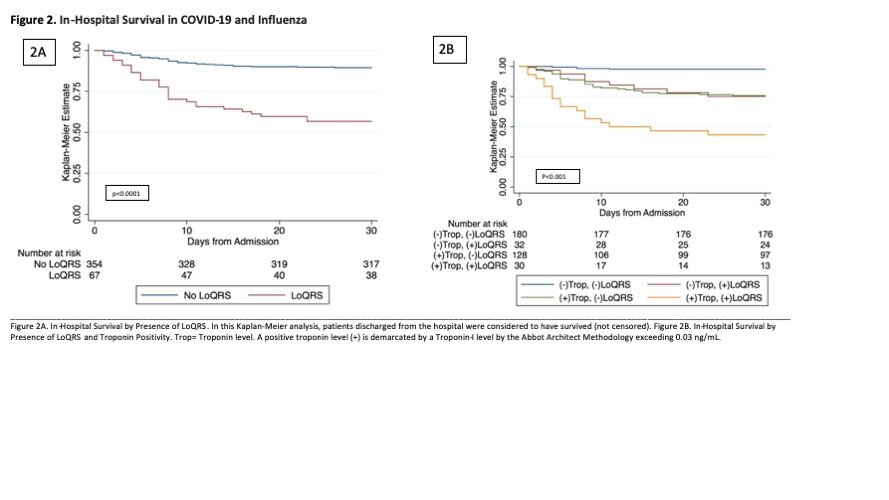
Hanno misurato manualmente l’altezza della forma d’onda QRS, una misura dell’attività elettrica dei ventricoli, le principali camere del cuore, su tutti gli elettrocardiogrammi; i cambiamenti in questa attività elettrica potrebbero essere un segno che i ventricoli stanno cedendo. I ricercatori hanno analizzato gli ECG di follow-up dopo il ricovero ospedaliero e hanno analizzato i cambiamenti nelle forme d’onda in base a una serie di criteri che hanno sviluppato, chiamati ampiezza LoQRS (LoQRS), per identificare una contrazione del segnale elettrico sull’ECG. LoQRS è stato definito dall’ampiezza del QRS che misura meno di 5 mm misurati dalle braccia e dalle gambe o meno di 10 mm quando misurata sulla parete toracica, nonché una riduzione relativa dell’altezza della forma d’onda in entrambe le posizioni di almeno il 50 percento.
Cinquantadue pazienti COVID-19 nello studio non sono sopravvissuti e l’analisi mostra che il 74% di quei pazienti aveva LoQRS. Le loro forme d’onda ECG QRS sono diventate più piccole circa 5,3 giorni dopo il ricovero in ospedale e sono morti circa due giorni dopo che è stato trovato il primo ECG anormale.
Dei 281 pazienti con influenza studiati, LoQRS è stato identificato nell’11% di essi. Diciassette pazienti con influenza sono morti e LoQRS era presente nel 39% di questi casi. I pazienti affetti da influenza hanno soddisfatto i criteri LoQRS con una mediana di 55 giorni dal loro ricovero ospedaliero e il tempo mediano alla morte è stato di sei giorni da quando è stato identificato il LoQRS. Nel complesso, questi risultati mostrano che i pazienti con influenza hanno seguito un decorso meno virulento della malattia rispetto ai pazienti con COVID-19.
“Quando si tratta di prendersi cura dei pazienti COVID-19 , i nostri risultati suggeriscono che potrebbe essere utile non solo per gli operatori sanitari controllare un ECG quando il paziente arriva per la prima volta in ospedale, ma anche ECG di follow-up durante la loro degenza ospedaliera per valutare il LoQRS, in particolare se il paziente non ha compiuto progressi clinici profondi. Se il LoQRS è presente, il team potrebbe prendere in considerazione l’escalation della terapia medica o il trasferimento del paziente in un ambiente altamente monitorato come un’unità di terapia intensiva (ICU) in previsione del declino della salute”, aggiunge il dottor Lampert.

